No Pará, em 2025, até 23 de abril, foram confirmados 19 casos de Mpox, sendo 14 em Belém, 3 em Ananindeua, 1 em Marituba e 1 caso importado. Em 2024, foram 64 casos, sem mortes. No ano de 2023, o Estado registrou 27 casos de Mpox, com um óbito em Belém. Segundo o Ministério da Saúde, o Brasil não tem confirmações de morte pela doença desde abril de 2023.
Um caso de morte recente é investigado pelos órgãos federal, estadual e municipal de saúde. Ocorreu em Belém, capital paraense, e envolve o cantor de forró Augusto Neto, conhecido como Gutto Xibatada, de 39 anos.
Diante da existência de casos, é importante que a sociedade também obtenha informações e esteja atenta a respeito da doença. A médica infectologista Helena Brígido explica que a Mpox é uma doença zoonótica, isto é, pode ter animais como hospedeiros, além de humanos. Também pode ser transmitida de pessoa a pessoa.
Ela é causada pelo vírus monkeypox, da família Poxviridae, gênero Orthopoxvirus. O reservatório natural do vírus permanece desconhecido, no entanto, roedores africanos e primatas não humanos (como macacos) podem abrigar o vírus e infectar pessoas.
Transmissão pode ocorrer tanto por animais para humanos (zoonose) quanto entre humanos
Ainda segundo a infectologista, as pessoas com Mpox transmitem o vírus enquanto apresentam sintomas (entre duas e quatro semanas). A transmissão ocorre por contato físico próximo com alguém que tenha sintomas via pele, trato respiratório ou nas membranas mucosas (olhos, nariz, boca). A erupção cutânea, fluidos corporais (pus ou sangue de lesões na pele) e crostas são intensamente infecciosos.
A transmissão de animal para humano pode ocorrer por mordida ou arranhão, preparação de carne de caça, contato direto com fluidos corporais ou material da lesão ou contato indireto com material da lesão. Roupas, lençóis, toalhas ou objetos/utensílios contaminados com o vírus também podem ser veículo de transmissão.

Acredita-se que a transmissão inter-humana ocorra principalmente por grandes gotículas respiratórias que, geralmente, não alcançam mais que alguns metros. “É necessário, portanto, um contato próximo e prolongado. O vírus pode ser transmitido pela saliva. Pode ocorrer transmissão placentária, portanto, o acompanhamento de grávidas com a doença deve ser rigoroso”.
A transmissão inter-humana ocorre principalmente intradomiciliar, em unidades de saúde e por meio de contato sexual, com maior risco observado entre homens que fazem sexo com homens (HSH) e profissionais do sexo. A maioria dos casos e óbitos de surto de Mpox tem ocorrido em crianças, indicando que a transmissão ocorre por outras vias que não o contato sexual.
Todavia, “a comunicação de risco precisa ser não estigmatizante e é importante para mitigar a disseminação, especialmente para comunidades em risco, como profissionais do sexo e HSH. Se permanecermos complacentes, enfrentaremos um risco real de um grande evento de saúde global”, alerta a médica Helena.
No período de incubação o quadro clínico inicia após 7 a 14 dias do contato, podendo variar de 5 a 21 dias.
Sinais e sintomas
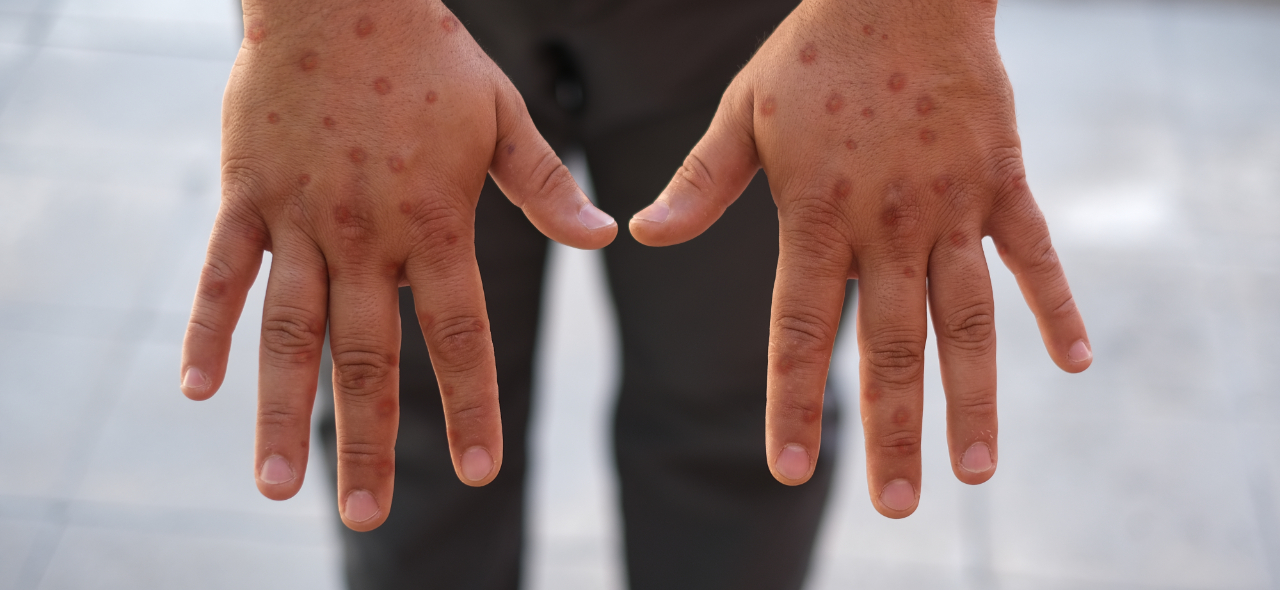
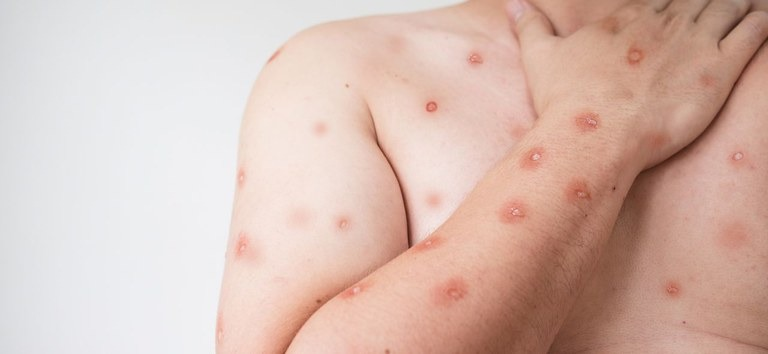
Brígido atenta que o quadro clínico da Mpox inclui febre, dor de cabeça intensa, dores musculares, dor nas costas, astenia, linfonodos palpáveis e erupções cutâneas (máculas, pápulas, vesículas, pústulas) que iniciam após um a três dias do início da febre.
Ela explica que pode ocorrer poucas ou múltiplas lesões planas ou levemente elevadas, cheias de líquido claro ou amarelado, e podem formar crostas. As erupções tendem a se concentrarem na face, olhos, palmas das mãos e solas dos pés, orofaringe, genitais.
A maior frequência das lesões ocorre na região genital, tronco, membros superiores e face, segundo Boletim Epidemiológico do Ministério da Saúde. Os sintomas geralmente duram entre duas a quatro semanas e desaparecem espontaneamente.
A recomendação é que, caso apareçam sintomas, especialmente lesões nos órgãos genitais ou outras áreas da pele, a população procure imediatamente as unidades básicas de saúde ou as UPAs.
Para prevenção, é fundamental evitar o contato com pessoas infectadas ou suspeitas de infecção, evitar o compartilhamento de objetos pessoais, como toalhas e escovas de dentes, lavar as mãos regularmente, higienizar itens de uso diário e adotar o uso de preservativos e máscaras, além do isolamento social em casos suspeitos.
Mpox não é varíola “dos macacos” e pode acometer vários animais
A infectologista Helena Brígido relata que a doença foi identificada pela primeira vez em 1958 em macacos de laboratório. Os primeiros casos registrados em seres humanos ocorreram em 1970 na República do Congo.
Em 2003, ocorreu um surto nos Estados Unidos, com origem em uma loja de animais com venda de roedores importados de Gana. No ano de 2022, ocorreu um surto no Reino Unido com transmissão comunitária pela primeira vez fora da África.
Diferente do muitas pessoas possam acreditar, especialista esclarece que a Mpox pode acometer vários animais, inclusive esquilos. “Não é varíola ‘dos macacos’. O nome foi divulgado erroneamente diante da primeira identificação, em 1958, em pesquisa em colônias de macacos”.
OMS adotou o nome Mpox substituindo a denominação de monkeypox
A Organização Mundial de Saúde (OMS) adotou o nome Mpox substituindo a denominação de monkeypox, para atenuar a confusão causada um surto global não relacionado à enfermidade em macacos.
A doença Mpox ocorre desde 1970 em humanos com descrição em 11 países africanos. Em maio de 2022, vários casos foram identificados em vários países não endêmicos, não sendo típico dos padrões anteriores de Mpox.
O primeiro no Brasil foi observado em 6 de agosto de 2022, na cidade de São Paulo, com confirmação laboratorial em 9 de agosto de 2022.
Vacina está disponível no Brasil para grupos prioritários elegíveis
A vacina Jynneos é aprovada pela OMS e está disponível para imunizar contra a doença. A vacinação é feita em duas doses, com intervalo de quatro semanas entre elas.
No Brasil, ela começou em 2023, e são vacinados grupos prioritários elegíveis, já que a vacina será ministrada em duas doses (D1 e D2), com intervalo mínimo de 28 dias, sendo indicada para uso em profilaxia pré e pós-exposição ao vírus.
O Ministério da Saúde não recomenda o uso desta vacina para imunização em massa da população.

O público-alvo elencado pelo MS envolve pessoas vivendo com HIV/Aids (PVHA): homens cisgêneros (que se identificam como homens), travestis e mulheres transexuais que tenham idade igual ou superior a 18 anos e status imunológico identificado pela contagem de linfócitos T CD4 inferior a 200 células, nos últimos seis meses.
Também fazem parte desse público profissionais do Laboratório Central do Estado (Lacen) que trabalham diretamente com Orthopoxvírus em ambientes com nível de biossegurança 3 (NB-3), na faixa etária de 18 a 49 anos.
Pessoas com diagnóstico para doença e/ou com lesões suspeitas não poderão receber a vacina. O imunobiológico foi aprovado pela Agência Nacional de Vigilância Sanitária (Anvisa) para uso emergencial, com a finalidade de bloquear a transmissão da doença.

(CLEIDE MAGALHÃES, da Redação do Fato Regional)
Siga o Fato Regional no Facebook, no Instagram e no nosso canal no WhatsApp!